Video der „Ziel mir keng!“-Episode
Zehn Kilo in einem Jahr abnehmen!? Ganz einfach: indem man sich einmal pro Woche eine Spritze verabreicht?
Das ist viel einfacher, als sich mit Sport herumzuplagen, oder?
Mit Medikamenten wie Ozempic®, Wegovy® oder Mounjaro® soll das möglich sein. Sie haben große Aufmerksamkeit auf sich gezogen, vor allem in den sozialen Medien, wo sie häufig als Wundermittel zum Abnehmen dargestellt werden.
Aber funktionieren diese Behandlungen wirklich? Für wen sind sie geeignet? Und könnten sie dazu beitragen, dem weltweiten Anstieg von Adipositas entgegenzuwirken?
Bei Adipositas, beziehungsweise Fettleibigkeit, geht es nicht nur um Übergewicht oder ein Schönheitsideal. Es handelt sich um eine von der Weltgesundheitsorganisation anerkannte Krankheit, die als globale Gesundheitskrise eingestuft wird1.
Was versteht man unter Adipositas?
Adipositas ist eine komplexe, multifaktorielle und chronische Krankheit, die mit vielen anderen Krankheiten verbunden sein kann, wie etwa Typ-2-Diabetes, Herz-Kreislauf-Erkrankungen, Krebs sowie muskulären und psychischen Erkrankungen.
Laut der Forscherin Dr. Hanen Samouda vom Luxembourg Institute of Health (LIH), die uns für dieses Video beraten hat, besteht eine wirksame Behandlung von Adipositas zunächst darin, die Krankheit selbst zu behandeln und anschließend die damit verbundenen Erkrankungen zu verhindern und die Gesundheit der Bevölkerung zu verbessern.
Adipositas wurde von der Weltgesundheitsorganisation (WHO) anerkannt und in die internationale statistische Klassifikation der Krankheiten und verwandter Gesundheitsprobleme, 11. Revision (ICD-11) aufgenommen. Adipositas beeinflusst unterschiedliche biologische Systeme und kann Auslöser für mehr als 230 nicht übertragbare Krankheiten, darunter kardiometabolische, onkologische, respiratorische, muskuloskelettale und psychische Erkrankungen, sein.
Dr. Hanen Samouda, PhD (Luxembourg Institute of Health)
Leider ist weltweit ein Anstieg von Adipositas zu verzeichnen: Im Jahr 1990 waren 8 %1 der Weltbevölkerung im Alter von über 18 Jahren von Adipositas betroffen, 2022 waren es bereits doppelt so viele, nämlich 16 %.
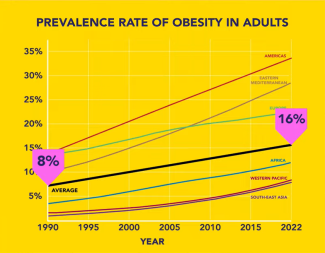
Geschätzte Prävalenz von Adipositas bei Erwachsenen (1990 - 2022) basierend auf Bevölkerungserhebungen und statistischen Modellen. Quelle: WHO - Global Health Observatory (2025) via OurWorldinData.org)
In Luxemburg liegt die Quote derzeit auf einem vergleichbaren Niveau2. Wenn man auch Kinder und Jugendliche berücksichtigt3, kommt man auf über eine Milliarde Menschen mit Adipositas weltweit.
Nimmt man dann noch Präadipositas oder Übergewicht hinzu, sind weltweit derzeit sogar mehr als 2,5 Milliarden Menschen betroffen.4
Bei Kindern und Jugendlichen1 haben sich die Fälle von Adipositas weltweit zwischen 1990 und 2022 übrigens vervierfacht. Adipositas im Kindes- und Jugendalter wirkt sich nicht nur unmittelbar negativ auf die Gesundheit aus, sondern hat auch langfristige Folgen. Kinder mit Adipositas werden mit hoher Wahrscheinlichkeit zu adipösen Erwachsenen und haben ein erhöhtes Risiko für ein früheres Auftreten weiterer Erkrankungen.
Darüber hinaus erleben sie zusätzliche negative psychosoziale Folgen. Adipositas beeinträchtigt die schulischen Leistungen und die Lebensqualität, verstärkt durch Stigmatisierung, Diskriminierung und Mobbing.
Weitere Statistiken: Prognosen bis 2035
"Laut der World Obesity Federation5 könnten bis 2035 weltweit mehr als drei Milliarden Erwachsene und 770 Millionen junge Menschen von Adipositas oder Präadipositas betroffen sein. Das entspricht 54 % aller Erwachsenen und über 39 % der jungen Menschen weltweit. Luxemburg bleibt von dieser Entwicklung nicht verschont.Für das Jahr 2035 werden in Luxemburg besorgniserregende Trends bei der Prävalenz von Präadipositas und dipositas erwartet: etwa 37 % der erwachsenen Bevölkerung und 38,5 % der Kinder und Jugendlichen im Alter von 5 bis 19 Jahren”, so Dr. Hanen Samouda, PhD.
Die Zahl der Betroffenen wird häufig mithilfe des BMI, des sogenannten Body-Mass-Index, bestimmt.
Als prä-adipös oder übergewichtig gilt man ab einem BMI von 25.
Von Adipositas spricht man ab einem BMI von 30.
Ein Beispiel: Eine Person mit einer Körpergröße von 1,75 m gilt laut BMI ab 77 kg als übergewichtig und ab 93 kg als adipös.
Doch der BMI greift zu kurz: Wichtiger als das Gewicht sind der Körperfettanteil sowie weitere Indikatoren beziehungsweise der allgemeine Gesundheitszustand der Patienten.
So können etwa manche Sportler mit hoher Muskelmasse ebenfalls einen hohen BMI aufweisen, ohne dass dies mit gesundheitlichen Problemen einhergeht.
Deshalb sind auch andere Messwerte wichtig, wie zum Beispiel der Taillenumfang6 oder andere Indikatoren für die körperliche und mentale Gesundheit sowie die Funktionsfähigkeit im Alltag.
Der Body-Mass-Index (BMI) hat zwar seine Grenzen, bietet jedoch den Vorteil, dass er sich leicht berechnen lässt und daher einfach für statistische Auswertungen in Studien genutzt werden kann. „Ein zusätzlicher Indikator, das viszerale Fett, lässt sich anhand des Taillenumfangs und des Oberschenkelumfangs berechnen. Um dies zu messen, hat das LIH ein Online-Tool entwickelt. Es ist jedoch auch wichtig, dass weitere Aspekte in die Diagnose einfließen, um dieser multifaktoriellen Erkrankung gerecht zu werden“, so Dr. Hanen Samouda, PhD.
Wie Adipositas genau definiert und diagnostiziert werden sollte, wird auch in der Fachwelt weiterhin diskutiert.7 Auf jeden Fall verschiebt sich der Fokus weg vom Gewicht hin zur Gesundheit der Patienten.
Menschen mit Adipositas werden leider häufig stigmatisiert. Es gibt Vorurteile, etwa dass es diesen Personen an Willenskraft fehlt.
Jedoch sind einige Menschen biologisch anfälliger für eine Gewichtszunahme, aufgrund von Unterschieden im Hungergefühl, im Sättigungsgefühl und in der Energieregulation, die durch genetische Faktoren, die Gehirnfunktion und Hormone beeinflusst werden.
Gleichzeitig hat nicht jeder den gleichen Zugang zu gesunder Ernährung oder zu einem gesunden Umfeld. Auch Zeit für Bewegung und der Zugang zur Gesundheitsversorgung sind ungleich verteilt. Es stimmt also nicht, dass alle Menschen die gleichen Voraussetzungen haben. Außerdem: Wenn eine Person einmal Adipositas entwickelt hat, verändert dies vieles im Körper, zum Beispiel das Sättigungsgefühl, den Hunger usw. Dass einige Menschen mit Adipositas beispielsweise ein gestörtes Essverhalten entwickeln, ist eine Folge der Krankheit, die das Problem weiter verschärft.
Fettleibige Menschen sind weiterhin mit weit verbreiteten Vorurteilen und Stigmatisierung in Bezug auf ihr Gewicht konfrontiert, die in den vergangenen Jahren deutlich zugenommen haben. Sie werden aufgrund ihres Gewichts ungerecht beurteilt, beschuldigt oder beschämt und oft fälschlicherweise als Menschen ohne Willenskraft oder Disziplin angesehen beziehungsweise auf eine vereinfachte Darstellung persönlicher Entscheidungen reduziert: Es handelt sich um Menschen, die zu viel essen und sich zu wenig bewegen.
Diese Diskriminierung ist nicht nur in der Gesellschaft, sondern auch im Gesundheitswesen präsent. Sie kann schwerwiegende Konsequenzen haben, darunter einen verzögerten Zugang zu Versorgung, eine geringe Behandlungsqualität sowie zahlreiche psychische und körperliche Gesundheitsprobleme.
Fettleibigkeit als chronische Krankheit anzuerkennen ist unerlässlich, um von Schuldzuweisungen wegzukommen und eine respektvolle, evidenzbasierte und gerechte Versorgung für alle zu gewährleisten.
Dr. Hanen Samouda, PhD (Luxembourg Institute of Health)
Faktoren, die Adipositas beeinflussen
Adipositas wird durch eine Kombination von Faktoren beeinflusst:
• biologische Faktoren, darunter Genetik und neuroendokrine Regulation,
• Umweltfaktoren, darunter das Ernährungsumfeld, die urbane Gestaltung und Umweltverschmutzung,
• psychosoziale Faktoren, darunter Vorurteile in Bezug auf das Gewicht und Stigmatisierung,
• sozioökonomische Faktoren.
Es gibt also viele Menschen, die große Schwierigkeiten haben, ihr Gewicht zu kontrollieren und ihre Gesundheit zu verbessern.
Und dann kam Ozempic®.
Die „Abnehmspritze(n)“
Dieses Medikament wurde ursprünglich für Diabetiker entwickelt, um ihren Blutzucker zu regulieren. In Studien wurde festgestellt, dass sie auch an Gewicht verloren.
Aus diesem Grund wurden Medikamente mit dem gleichen Wirkstoff wie Ozempic® sowie andere mit ähnlichen Wirkstoffen nach weiteren Studien auch zur Behandlung von Übergewicht und Adipositas zugelassen.
Ozempic® ist in Luxemburg nur zur Behandlung von Diabetes zugelassen, während Wegovy® und Saxenda® ausschließlich zur Behandlung von Adipositas oder Präadipositas zugelassen sind.
Je nach Studie verloren Patienten mit Adipositas innerhalb eines Jahres zwischen 10 und 20 % ihres Körpergewichts 8 9 10, immer in Kombination mit einer Ernährungstherapie und Bewegung.
Bei einem Körpergewicht von 100 Kilogramm entspricht dies also 10 bis 20 Kilogramm.
Zum Vergleich: Menschen mit Übergewicht, die ihren Lebensstil über einen ähnlichen Zeitraum umstellen, verlieren – sofern sie durchhalten – häufig etwa 5 bis 10 % Körpergewicht11. Nach einem Eingriff zur Magenverkleinerung sind 20 % oder mehr Gewichtsverlust möglich12 13 14. 10 bis 20 % sind also nicht schlecht, oder?
Doch wie funktionieren diese Medikamente eigentlich?
Der Begriff „Abnehmspritze“ ist an sich nicht ganz korrekt. Die Spritzen vernichten keine Fettzellen. Es handelt sich vielmehr um Anti-Hunger-Spritzen. Sie enthalten Wirkstoffe – etwa Semaglutid –, die Hormone nachahmen, welche dafür sorgen, dass wir uns nach dem Essen satt fühlen und der Blutzuckerspiegel reguliert wird.
Sie wirken sowohl auf den Körper als auch auf das Gehirn:
- Die Hungersignale im Gehirn werden reduziert und das Sättigungsgefühl nimmt zu. Man verspürt weniger Appetit.
- Der Magen entleert sich langsamer, wodurch das Sättigungsgefühl länger anhält.
- Nach dem Essen wird Insulin gleichmäßiger ausgeschüttet und der Blutzucker stabilisiert sich.
Vereinfacht gesagt: Durch die Medikamente hat man weniger Hunger, isst weniger und nimmt ab.
Übrigens: Bereits 2005 wurde das erste Medikament15 mit einem GLP-1-Agonisten zur Behandlung von Diabetes zugelassen (Exenatid), gefolgt 2014 von der ersten Behandlung gegen Adipositas16 (Saxenda®, Wirkstoff: Liraglutid). Doch erst mit Semaglutid (Ozempic®17 - 2017/Wegovy18 - 2021) und Tirzepatid (Mounjaro® - 202219/202320)bekamen die Medikamente mediale Aufmerksamkeit.
In Luxemburg zugelassene Medikamente
Es gibt unterschiedliche Medikamente mit unterschiedlichen Wirkstoffen und unterschiedlichen Injektionsfrequenzen. Einige Medikamente zielen auf ein Hormon (GLP-1), während neue Behandlungen auf zwei Hormone (GLP-1 und GIP) wirken. Die Injektionen müssen wöchentlich oder täglich erfolgen. Medikamente gegen Diabetes und Adipositas enthalten die gleichen Wirkstoffe, tragen jedoch unterschiedliche Namen und werden in unterschiedlichen Dosierungen eingesetzt. Medikamente zur Behandlung von Diabetes werden (unter bestimmten Bedingungen) von der Krankenkasse erstattet, während Behandlungen bei Adipositas nicht übernommen werden, was den Zugang für viele Patienten einschränkt. Alle Medikamente müssen von einem Arzt verschrieben werden.
Medikamente zur Behandlung von Typ-2-Diabetes in Luxemburg:
GLP-1-Rezeptoragonisten (wirken auf ein Hormon: GLP-1)
- Ozempic® (Wirkstoff: Semaglutid), Injektion einmal pro Woche
- Rybelsus® (Wirkstoff: Semaglutid), oral
- Victoza® (Wirkstoff: Liraglutid), Injektion einmal täglich
Duale Inkretin-Rezeptoragonisten (wirken auf zwei Hormone: GLP-1 und GIP)
- Mounjaro® (Wirkstoff: Tirzepatid), Injektion einmal pro Woche
Medikamente zur Behandlung von Adipositas und zur Gewichtskontrolle in Luxemburg:
GLP-1-Rezeptoragonisten (ein Hormon: GLP-1)
- Wegovy® (Wirkstoff: Semaglutid), Injektion einmal pro Woche
- Saxenda® (Wirkstoff: Liraglutid), Injektion einmal täglich
Duale Inkretin-Rezeptoragonisten (wirken auf zwei Hormone)
- Mounjaro® (Wirkstoff: Tirzepatid), Injektion einmal pro Woche
Diese Medikamente werden in Luxemburg nicht erstattet. Die Patienten bezahlen derzeit aus eigener Tasche.
"Abnehmspritzen" als Gamechanger?
Doch handelt es sich bei diesen Medikamenten wirklich um einen Durchbruch? In diesem Fall könnten sie ja vielen Menschen mit Adipositas helfen und weltweit zahlreiche Krankheiten verhindern?
Studien bei Menschen mit Adipositas und Übergewicht zeigen tatsächlich deutliche Gesundheitsverbesserungen: Das Risiko für Schlaganfall oder Herzinfarkt sank um 20 % 21, das Diabetesrisiko um 66 %.
Darüber hinaus können diese Medikamente22 den Blutdruck und Entzündungen senken, die Herzgesundheit fördern, Leberfett reduzieren und die Lebensqualität von Menschen mit Adipositas verbessern. Jüngste Forschungsergebnisse deuten auch auf positive Effekte bei Gelenkschmerzen, der Gesundheit des Gehirns und anderen mit Übergewicht verbundenen Problemen hin.
Forscher haben zudem eine Modellierungsstudie 23 durchgeführt. Würden alle Amerikaner mit Übergewicht oder Adipositas solche Medikamente lebenslang einnehmen, gäbe es nach zwei Jahren nur noch halb so viele Menschen mit Adipositas. Zudem käme es pro Jahr zu 26 Millionen weniger Diabetesfällen, 13 Millionen weniger Herzkrankheiten und 5,5 Millionen weniger vorzeitigen Todesfällen.
Die Sache scheint also klar, oder?
Nein, nicht ganz. Denn es gibt auch Nebenwirkungen.
Was sind die Nebenwirkungen?
Am häufigsten kommen Bauchschmerzen, Übelkeit, Erbrechen, Durchfall oder Verstopfung vor.
Diese treten vor allem zu Beginn oder bei Dosiserhöhungen auf und bessern sich oft durch eine medizinische Ernährungstherapie.
Es gibt auch, wenn auch selten, schwerwiegendere Nebenwirkungen24, 25, wie zum Beispiel
- Entzündungen der Bauchspeicheldrüse,
- Probleme mit der Galle oder Gallensteine
- ein mögliches Risiko für Schilddrüsenkrebs.
Außerdem ist noch nicht bekannt, ob bei langfristiger Anwendung dieser Medikamente weitere Nebenwirkungen auftreten.
Studien zeigen auch, dass viele Patienten nach Absetzen der Spritzen zumindest einen Teil des Gewichts wieder zunehmen26 27 28 29 und viele Verbesserungen, etwa beim Blutdruck oder Blutzucker, wieder in Richtung Ausgangswerte zurückkehren.
Dies zeigt, dass Adipositas eine chronische, wiederkehrende Erkrankung ist, die eine langfristige Behandlung erfordert.
Diese Medikamente sind kein Allheilmittel, das allein wirkt. Sie können Teil einer evidenzbasierten, individuell angepassten Therapie sein, die sich auf drei Pfeiler stützt:
1) Pharmakotherapie,
2) ein chirurgischer Eingriff (z. B. Magenverkleinerung),
3) psychologische Unterstützung, medizinische Ernährungstherapie und körperliche Aktivität
Ziel ist stets, die Lebensqualität und Gesundheit zu verbessern.
Diese Behandlungen sind für den langfristigen Einsatz ausgelegt, ähnlich wie Medikamente gegen andere chronische Erkrankungen wie Bluthochdruck oder Diabetes.
Adipositas wirksam zu behandeln bedeutet nicht nur eine Gewichtsabnahme, sondern auch eine Verbesserung der allgemeinen Gesundheit. Wenn wir Adipositas angehen, können wir eine Vielzahl nicht übertragbarer Krankheiten verhindern, darunter Herz-Kreislauf-Erkrankungen, Typ-2-Diabetes und Lebererkrankungen, und ihre langfristige Belastung für die Menschen und die Gesundheitssysteme reduzieren.
Adipositas verursacht zudem erhebliche persönliche und gesellschaftliche Kosten, darunter eine verringerte Lebensqualität, eine höhere Inanspruchnahme des Gesundheitssystems und Produktivitätsverluste. Deshalb kann die Investition in eine wirksame, evidenzbasierte Behandlung erhebliche gesundheitliche, soziale und wirtschaftliche Vorteile bringen.
Dr. Hanen Samouda, PhD (Luxembourg Institute of Health)
Sind diese Behandlungen für Menschen ohne Adipositas sinnvoll?
Wie steht es um Menschen, die „nur“ ein paar Kilo zu viel haben, ansonsten aber gesund sind und diese Medikamente lediglich nutzen möchten, um einem Schönheitsideal nachzueifern? In solchen Fällen sollten diese Medikamente nicht verschrieben werden.
Hier fällt die Nutzen-Risiko-Abwägung nämlich anders aus. Diese Menschen setzen sich dem Risiko von Nebenwirkungen aus, ohne unbedingt einen gesundheitlichen Nutzen zu haben.
Da diese Medikamente an Patienten mit Adipositas getestet wurden, ist unklar, ob bei normalgewichtigen Menschen weitere Nebenwirkungen auftreten könnten.

Diese Episode von "Ziel mir keng!" wurde von Michèle Weber (links) und Jean-Paul Bertemes (rechts) vom Luxembourg National Research Fund (FNR) zusammen getragen und präsentiert.
Fazit
Sind Medikamente wie Wegovy® oder Mounjaro® nun ein Gamechanger oder eher Quatsch?
Weder noch. Sie sind kein Allheilmittel und nicht für jeden geeignet. Sie sind jedoch ein wichtiger Fortschritt und ein zusätzliches Instrument in der Behandlung von Adipositas, einer chronischen und komplexen Erkrankung, die mit zahlreichen gesundheitlichen Problemen einhergeht.
Sie können Patienten mit Adipositas wirksam dabei helfen, ihre Gesundheit zu verbessern. Sie wirken jedoch nicht allein.
Sie müssen im Rahmen einer evidenzbasierten, langfristigen und individuell angepassten Therapie eingesetzt werden, wobei auch potenzielle Nebenwirkungen zu berücksichtigen sind. Eine ärztliche Betreuung ist unerlässlich.
Inwieweit diese Medikamente zur Bewältigung der globalen Gesundheitskrise beitragen können, bleibt abzuwarten. Dies hängt unter anderem davon ab, wie Adipositas künftig behandelt wird und ob diese Medikamente – wie bei anderen chronischen Erkrankungen – erstattet werden. Dies wird derzeit diskutiert.
Gegenwärtig sind diese Medikamente nämlich noch teuer und nicht jeder kann sie sich leisten. Und neben der medikamentösen Behandlung braucht es zusätzliche Ansätze, damit der Patient nach dem Absetzen des Medikaments nicht erneut stark zunimmt.
Bei Menschen, die lediglich einem Schönheitsideal nacheifern, bleiben Veränderungen des Lebensstils und des Körperbildes die erste Wahl, um ihr Wohlbefinden und ihre Gesundheit zu verbessern.
Der richtige Ansatz hängt von der jeweiligen Person, ihrem Gesundheitszustand und ihren Bedürfnissen ab. Eine Verbesserung der Adipositasversorgung bedeutet, die Krankheit anzuerkennen, Stigmatisierung abzubauen, den Zugang zu evidenzbasierter Behandlung sicherzustellen und Betroffene respekt- und würdevoll zu unterstützen.
Dr. Hanen Samouda, PhD (Luxembourg Institute of Health)
Autoren: Michèle Weber, PhD & Jean-Paul Bertemes (FNR)
Presentation: Michèle Weber & Jean-Paul Bertemes, (FNR)
Beratung und Peer-Review: Dr. Hanen Samouda, PhD (Luxembourg Institute of Health)
Regie & Schnitt: Dominique Weber (SKIN)
Kamera: Constantino Danopoulos (SKIN)
Teleprompter: Valentine Brandenburger (SKIN)
Illustrationen: George Dos Santos R., Noémie Brück, Anton Stépine (SKIN)
Konzept & Produktion: SKIN im Auftrag des Luxembourg National Research Fund (FNR)
Infobox
1) https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight
2) https://santesecu.public.lu/fr/espace-citoyen/departement-sante/maladies/obesite.html
3) NCD Risk Factor Collaboration. Worldwide trends in underweight and obesity from 1990 to 2022: a pooled analysis of 3663 population-representative studies with 222 million children, adolescents, and adults. The Lancet 2024. 16;403(10431):1027-1050. doi: 10.1016/S0140-6736(23)02750-2
4) https://www.worldobesity.org/about/about-obesity/prevalence-of-obesity
5) https://data.worldobesity.org/publications/
6) https://www.lih.lu/en/visceral-fat-calculator/
7) https://pubmed.ncbi.nlm.nih.gov/39824205/
9) Tirzepatide Once Weekly for the Treatment of Obesity | New England Journal of Medicine
11) Chao, A., Moore, M., & Wadden, T. (2024). The past, present, and future of behavioral obesity treatment. International Journal of Obesity, 49, 196 - 205. https://doi.org/10.1038/s41366-024-01525-3.
12) Courcoulas, A., Christian, N., Belle, S., Berk, P., Flum, D., Garcia, L., Horlick, M., Kalarchian, M., King, W., Mitchell, J., Patterson, E., Pender, J., Pomp, A., Pories, W., Thirlby, R., Yanovski, S., & Wolfe, B. (2013). Weight change and health outcomes at 3 years after bariatric surgery among individuals with severe obesity.. JAMA, 310 22, 2416-25 . https://doi.org/10.1001/jama.2013.280928.
13) Palumbo, P., Banchelli, F., Miloro, C., Toschi, P., Mecheri, F., Gabriele, S., Pantaleoni, M., D’amico, R., & Menozzi, R. (2023). Weight loss trend after bariatric surgery in a population of obese patients.. Clinical nutrition ESPEN, 57, 58-64 . https://doi.org/10.1016/j.clnesp.2023.06.015
14) #Masry, M.A.M.E., Fiky, M.A.M.E. Long-Term Outcome of Laparoscopic Sleeve Gastrectomy (LSG) on Weight Loss in Patients with Obesity: a 5-Year and 11-Year Follow-Up Study. Obes Surg (2023)
15) https://pmc.ncbi.nlm.nih.gov/articles/PMC1484540/
16) https://www.ajmc.com/view/liraglutide-approved-under-new-name-to-treat-obesity
17) https://doi.org/10.1007/s40265-018-0871-0
19) https://doi.org/10.1007/s40265-022-01746-8
21) https://www.nejm.org/doi/10.1056/NEJMoa2307563
22) Daniel J. Drucker. The benefits of GLP-1 drugs beyond obesity. Science (2024).
https://www.glucagon.com/pdfs/Druckerscience.adn4128.pdf
23) Hwang JH, Laiteerapong N, Huang ES, Kim DD. Lifetime Health Effects and Cost-Effectiveness of Tirzepatide and Semaglutide in US Adults. JAMA Health Forum. 2025
https://jamanetwork.com/journals/jama-health-forum/fullarticle/2831205
24) Semaglutide: Double-edged Sword with Risks and Benefits - PMC
28) Once-Weekly Semaglutide in Adults with Overweight or Obesity | New England Journal of Medicine



