SKIN & FNR
« Ziel mir keng! » est diffusé le dimanche soir après le « Wëssensmagazin Pisa » sur RTL Tëlee. Vous pouvez aussi visionner les épisodes sur RTL Play ou sur la chaîne YouTube science.lu : https://www.youtube.com/user/scienceluxembourg.
Saviez-vous que votre corps lutte en permanence contre le cancer ? Que vous êtes peut-être en train de détruire des cellules cancéreuses en ce moment même ?
Votre corps dispose en fait de mécanismes de défense très performants. Des superhéros y gagnent presque en permanence contre des mutants. Mais malheureusement, il arrive qu’ils échouent.
Dans cet épisode de « Ziel mir keng! », nous expliquerons comment se développe un cancer et pourquoi cette maladie peut devenir si dangereuse. Nous verrons aussi quels rôles jouent le hasard, le mode de vie, les gènes et d’autres facteurs. Nous avons conscience qu'il s’agit d’un sujet difficile et sensible. Notre objectif est de fournir des informations sur cette maladie, mais aussi de montrer ce que l’on peut faire pour s’en protéger et dans quelle mesure les taux de guérison ont augmenté ces dernières années.
Cet épisode a été réalisé avec le soutien d’Audrey Gustin de la Fondation Cancer et de Johannes Meiser du Luxembourg Institute of Health (LIH).


Comment un cancer se développe-t-il ?
Quand un cancer apparaît, c’est notre corps qui déraille : des cellules défectueuses se multiplient soudain de façon incontrôlée et nuisent à l'organisme tout entier.
Pour bien comprendre comment se développe un cancer, il faut faire un petit détour par la biologie.
Notre corps est composé de milliers de milliards de cellules des cellules cutanées – des cellules cérébrales, des cellules pulmonaires, des cellules sanguines, etc. – qui travaillent toutes ensemble pour maintenir l’organisme en vie. Pour que le tout fonctionne, les cellules respectent des règles très strictes. Elles se divisent quand c’est nécessaire, cessent de le faire quand elles sont présentes en quantité suffisante, sont remplacées quand elles vieillissent, et vont jusqu’à s’autodétruire lorsqu'elles sont endommagées.
Les instructions qui dictent ce que doit faire une cellule sont stockées dans son ADN, c’est-à-dire dans le matériel génétique.


À gauche : illustration d'une cellule saine (rose) dotée d'un noyau cellulaire (violet). À droite : gros plan sur l'intérieur du noyau cellulaire, où se trouvent nos chromosomes (gris-bleu), qui sont composés d'ADN enroulé (double hélice rose et bleu).
Comment notre corps empêche-t-il le développement d'un cancer ?
Mais cet ADN peut subir des dommages. Cela arrive sans cesse,
- d’une part, de manière spontanée et naturelle par l'intermédiaire de processus chimiques et biologiques dans le corps – par exemple, des erreurs de réplication d’ADN lors de la division cellulaire.
- d’autre part, à cause de nos comportements ou de facteurs extérieurs, comme le tabac, l’alcool, une mauvaise alimentation, les rayons ultraviolets, les polluants toxiques et le papillomavirus humain, pour n’en citer que quelques-uns.
Notre ADN s’en trouve altéré. Des segments se déplacent, se perdent ou se recollent de façon erronée. On parle de mutations.

À gauche : ADN intact. En haut à droite : ADN intact ; en bas à droite : ADN défectueux. Lors de la réplication de l'ADN, une erreur (une mutation) est apparue, représentée ici de manière simplifiée par un trait rouge.
Chaque jour, des dizaines de milliers de telles mutations se produisent.
Heureusement, nos cellules disposent de mécanismes pour détecter et réparer immédiatement ces erreurs. Et hop, le problème est résolu...
Mais il arrive que nos cellules ne parviennent pas à réparer une erreur. On a donc une cellule dont l’ADN a muté – un mutant en quelque sorte. Ce n’est pas non plus un problème en soi. Beaucoup de mutations sont inoffensives et n’ont pas de répercussions sur la santé. D’autres entraînent la mort de la cellule.
D’autres encore abîment la cellule au point qu’elle commence à faire ce qu’elle veut et n’obéit plus aux règles. On a donc une cellule cancéreuse – un mutant potentiellement dangereux.

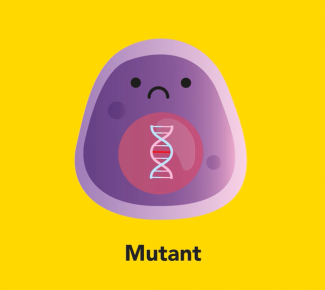

Une cellule saine à l'ADN intact (en haut) peut devenir, après une mutation de l'ADN, un mutant potentiellement dangereux (en bas à gauche) ou une cellule cancéreuse (en bas à droite), tous deux présentant un ADN défectueux.
Heureusement, nous sommes dotés d’une deuxième ligne de défense : des cellules spécialisées, les superhéros de notre système immunitaire. Ces derniers identifient les cellules mutées et les détruisent. Et hop, le problème est à nouveau résolu !
Quand le corps n’arrive plus à suivre
Les choses se compliquent quand plusieurs mutations se combinent, par exemple, quand les cellules :
- perdent leur capacité à se réparer elles-mêmes ;
- ne parviennent plus à s’autodétruire lorsqu'elles sont endommagées ;
- ne cessent de se diviser et se multiplient de façon incontrôlée
Car à ce moment, une tumeur se forme, qui se propage de façon incontrôlée et envahit peu à peu notre corps. Mais la bonne nouvelle, c’est que, même à ce stade, nos superhéros du système immunitaire peuvent encore remporter la bataille. Si c’est le cas, vous ne vous en rendrez probablement pas compte.
Mais parfois, le cancer est trop puissant pour être combattu.
Un véritable cercle vicieux se met en place : comme les cellules cancéreuses se multiplient frénétiquement et ne peuvent plus se réparer elles-mêmes, il y a de plus en plus de mutations et donc de plus en plus de mutants.
En fonction des mutations, le cancer apprend même à échapper à la surveillance du système immunitaire ou à l’affaiblir. Les superhéros ne sont alors plus à même de détecter la tumeur.
« En plus des trois caractéristiques déjà citées, celle-ci est la quatrième propriété essentielle des cellules cancéreuses. Le système immunitaire fait la distinction entre les « bonnes » et les « mauvaises » cellules en examinant les protéines de surface. On peut comparer ces protéines de surface à des codes-barres spécifiques. Les cellules cancéreuses se mettent à présenter des codes-barres acceptés comme « normaux », si bien que les cellules immunitaires ne les identifient pas comme cancéreuses. Les cellules cancéreuses réussissent ainsi à échapper à la surveillance des cellules immunitaires, qui ne parviennent plus à les identifier. Cette découverte a été récompensée par le prix Nobel il y a quelques années et est à l’origine de la thérapie dite des points de contrôle immunitaires. »
Johannes Meiser
Avec un peu de chance, la tumeur n’est pas très agressive. Le pronostic vital est engagé lorsque le cancer est agressif : lorsqu'il repousse et détruit des tissus sains et/ou qu'il s’attaque aux vaisseaux sanguins pour accaparer avidement les nutriments et en priver les organes. Les cellules cancéreuses peuvent aussi commencer à migrer dans le corps – on parle alors de métastases – pour former des tumeurs et provoquer des dommages ailleurs dans le corps.
À un moment, nos superhéros du système immunitaire ne parviennent plus à suivre et les personnes touchées ont alors besoin d’aide médicale.
La situation devient tristement absurde. Les cellules qui, à l’origine, étaient censées servir l’organisme, ne pensent plus qu’à elles-mêmes, s’emparent de tous les nutriments, prennent de la place, détruisent les organes et, au bout du compte, l’organisme tout entier – tout en se condamnant elles-mêmes.
Possibilités de thérapies
Heureusement, la médecine permet aujourd'hui de guérir toute une série de patients atteints de cancer ou, du moins, de prolonger leur vie.
Parfois, des cancers de la peau ou d’autres tumeurs peuvent être retirés grâce à une intervention chirurgicale. Sinon, de nombreux types de cancers peuvent aujourd’hui être traités efficacement par chimiothérapie, radiothérapie et/ou immunothérapie.
L’immunothérapie consiste à mobiliser des cellules immunitaires de manière ciblée pour combattre un cancer. Ces immunothérapies ont significativement augmenté les chances de survie de patients atteints de certains cancers, tels que le cancer de la peau. En radiothérapie, on irradie les tumeurs pour tenter de les détruire. En chimiothérapie, on administre des médicaments censés détruire les cellules cancéreuses. Malheureusement, ces traitements peuvent aussi entraîner des effets secondaires importants, car ils attaquent entre autres aussi les cellules saines.
Mais comment se fait-il que même des gens qui mènent une vie très saine puissent parfois développer un cancer ?
Quels rôles le hasard, les gênes et le mode de vie jouent-ils ?
Commençons par les rôles du hasard et de l’âge.
Comme la division cellulaire est un processus extrêmement fréquent – chaque jour, des millions de cellules se divisent dans notre corps – la survenue ou non d'une erreur relève aussi en partie du hasard et des statistiques.
L’âge joue un rôle dans le sens où notre système immunitaire s’affaiblit au fil des ans, ce qui réduit l’efficacité de nos mécanismes de défense. D’ailleurs, une ou plusieurs mutations n’entraînent généralement pas de conséquences graves. Mais sur toute une vie, les mutations s’accumulent et certaines finissent par provoquer un cancer.
Le hasard joue un rôle plus important dans certains cancers, comme les cancers du cerveau, de la prostate ou des os. Dans d’autres types de cancers, comme le cancer du poumon, il joue un rôle beaucoup moins important. Il est aussi possible que nous ne comprenions pas encore toutes les causes et que nous surestimions pour l’instant le rôle du hasard.
Mais qu’est-ce que cela signifie concrètement ? Puisque le hasard joue un rôle, est-ce que cela signifie que notre mode de vie n’a pas d’importance ? Absolument pas. 50 % des cas de cancer pourraient être évités, tout comme 40 % des décès.
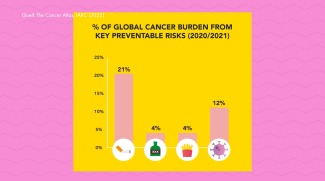
Part du fardeau mondial du cancer attribuable aux principaux risques évitables. Source : Cancer Atlas (2025)
Par ailleurs, on peut attribuer 12 % des cas de cancer à des infections, par exemple au papillomavirus ou aux virus de l’hépatite, contre lesquels des vaccins existent.
Mais certaines substances dans notre environnement, comme l’amiante ou les gaz d’échappement des moteurs diesel, sont aussi cancérigènes. Selon les estimations, elles seraient à l’origine de 10 à 20 % des cas de cancer. Il est donc judicieux de se tenir à distance de ces substances.
Selon une étude de la Fondation Cancer, la population surestime largement l’influence de nos gènes : près de la moitié pense que le cancer est héréditaire. Les études estiment cependant que seuls 5 à 10 % des cas de cancer sont réellement causés par des prédispositions génétiques.
Quelles sont les chances de survie ?
Les chances de survie dépendent du type de cancer, de l’organe touché, des mutations qui ont eu lieu – donc des capacités dont dispose le cancer – et aussi du stade auquel il a été diagnostiqué, ce qui souligne l’importance des programmes de dépistage précoce.
La bonne nouvelle, c’est que les chances de survie face au cancer s’améliorent en permanence.
Au Luxembourg, dans les années 1980, 35 % des hommes et 50 % des femmes étaient encore en vie au moins cinq ans après leur diagnostic. En 2021, les taux étaient passés à 56 % pour les hommes et à 65 % pour les femmes. Et les progrès continuent.
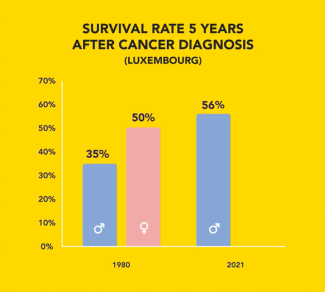
Taux de survie à 5 ans après le diagnostic de cancer en 1980 et 2021 au Luxembourg. Source : Mafra et al. (2021)
Conclusion
Quand on pense au cancer, la première réaction est la peur – et c’est compréhensible. Mais n’oubliez pas : de petits superhéros dans votre corps combattent en permanence les cellules cancéreuses et y parviennent très souvent.
Malheureusement, parfois, ils échouent. C’est en partie lié au hasard. Mais aussi à notre mode de vie ! Alors, donnez un coup de main à vos superhéros et protégez votre ADN : ne fumez pas, protégez-vous du soleil, faites de l’exercice, mangez sainement et pensez à faire des examens médicaux à intervalles réguliers. Espérons que la recherche continue à faire des progrès pour que de plus en plus de gens puissent être guéris à l’avenir. Et nous souhaitons beaucoup de force et de courage à toutes les personnes concernées et à leur entourage.
Les deux articles suivants apportent des informations de fond sur le cancer, et présentent un aperçu de la recherche sur le cancer au Luxembourg et des principales découvertes :

Auteur: Jean-Paul Bertemes (FNR)
Édition : Michèle Weber, Linda Wampach, Melanie Reuter (FNR)
Conseils : Dr Audrey Gustin (Fondation Cancer), Dr Johannes Meiser (LIH)
Vidéo & illustrations : SKIN
Traduction : Nadia Taouil (www.t9n.lu)
Photos : AdobeStock (photo principale), Claude Piscitelli (Audrey Gustin), LIH (Johannes Meiser)
Infobox
Huntington ND, Cursons J, Rautela J. The cancer-natural killer cell immunity cycle. Nat Rev Cancer. 2020 Aug;20(8):437-454. doi: 10.1038/s41568-020-0272-z. Epub 2020 Jun 24. PMID: 32581320. https://pubmed.ncbi.nlm.nih.gov/32581320/
Bębenek, A., Ziuzia-Graczyk, I. Fidelity of DNA replication—a matter of proofreading. Curr Genet64, 985–996 (2018). https://doi.org/10.1007/s00294-018-0820-1
The Cancer Atlas, Fourth Edition (2025) https://canceratlas.cancer.org/
https://pressroom.cancer.org/2025CancerAtlasReport
Beating cancer — the role of Europe’s environment. Web Report (2022) https://www.eea.europa.eu/publications/environmental-burden-of-cancer
Prüs-Üstun et al. (2018). Preventing disease through healthy environments: a global assessment of the burden of disease from environmental risks https://www.who.int/publications/i/item/9789241565196
Family history, genes and cancer. World Cancer Research Fund (consulted June 2025) https://www.wcrf.org/preventing-cancer/topics/family-history-genes-and-cancer/
Mafra A, Weiss J, Saleh S, Weber G, Backes C (2024): Cancer mortality trends in Luxembourg: A 24-year descriptive study (1998–2021). Cancer Epidemiology, 93:102648. DOI: 10.1016/j.canep.2024.102648
Fondation Cancer: cancer.lu
Martin A. Nowak, Bartlomiej Waclaw. Genes, environment, and “bad luck”. Science35 5,1266-1267(2017).DOI:10.1126/science.aam9746
Leford, Heidi et al.: DNA typos to blame for most cancer mutations (nature, 2017)