LCSB
Le professeur Michael Heneka, directeur du Luxembourg Center for Systems Biomedicine (LCSB) à l'Université du Luxembourg.
Au Luxembourg, on estime que près de 9 000 personnes souffrent d'une forme de démence, la majorité étant atteinte de la maladie d'Alzheimer. Cette maladie doit son nom au neurologue allemand Alois Alzheimer, qui en a décrit les symptômes pour la première fois au début du XXe siècle. Les causes exactes de l'apparition de cette maladie ne sont toutefois pas encore totalement élucidées à ce jour. Dans le monde entier, des chercheurs travaillent sur des approches thérapeutiques visant à atténuer, voire guérir, la maladie de l'oubli. Michael Heneka, spécialiste des maladies neurodégénératives au centre interdisciplinaire LCSB de l'Université du Luxembourg, explique ce que la science sait sur l'apparition de la maladie d'Alzheimer, quels sont les traitements disponibles, quels sont les axes de recherche porteurs d'espoir et ce que tout un chacun peut faire pour prévenir cette maladie.
Nombre de personnes âgées craignent la maladie d'Alzheimer. Mais qu'est-ce que cette maladie et en quoi se distingue-t-elle des oublis normaux liés à l'âge et des autres formes de démence ?
Michael Heneka : La maladie d'Alzheimer est une maladie neurodégénérative, c'est-à-dire une maladie qui affecte le système nerveux. Des dépôts de protéines se forment dans le cerveau du malade, ce qui provoque la mort des cellules nerveuses et entraîne une diminution des fonctions cognitives. Dans un premier temps, la maladie se manifeste le plus souvent par des troubles de la mémoire à court terme. En d’autres termes, les personnes concernées ne se souviennent plus d'événements qui ont eu lieu récemment. Ensuite, d'autres fonctions cognitives se détériorent, comme le langage, la lecture, le calcul, l’habileté de construction visuospatiale – c’est-à-dire la capacité de reconnaître des motifs ou des formes – et l'organisation.
La maladie d'Alzheimer se distingue ainsi clairement des oublis normaux liés à l'âge. Certes, le mécanisme de vieillissement normal déclenche aussi des processus dans le corps qui réduisent les fonctions cognitives, mais ces dernières ne disparaissent pas complètement. Si, avec l'âge, une personne en bonne santé éprouve des difficultés à calculer ou à écrire, par exemple, elle parvient en général à organiser sa vie de tous les jours et peut encore vivre de façon autonome. Ce n'est pas le cas des personnes atteintes de la maladie d'Alzheimer.
La maladie d'Alzheimer est la forme la plus fréquente de démence. Les démences vasculaires – donc celles qui sont causées par une atteinte du réseau vasculaire cérébral – la maladie à corps de Lewy, la démence liée à la maladie de Parkinson et la démence fronto-temporale sont d’autres formes courantes. Elles se caractérisent par d'autres symptômes et ont d'autres causes biologiques. Elles sont par exemple liées à d'autres mutations génétiques ou à d'autres dépôts de protéines.
À quel âge les personnes atteintes de la maladie d’Alzheimer sont-elles diagnostiquées en moyenne et quelle est leur espérance de vie à ce moment-là ?
Les troubles cognitifs se manifestent généralement à l'âge de 60 à 65 ans et augmentent ensuite de façon continue. Selon l'âge auquel la maladie se déclare, elle n'a pas seulement un impact sur la qualité de vie, mais aussi sur l'espérance de vie. En Europe et aux États-Unis, les patients atteints de la maladie d'Alzheimer vivent en moyenne près de douze ans avec la maladie. L'espérance de vie dépend aussi des conditions de vie, de la culture et des soins de santé qu’offre un pays, et varie donc considérablement d'un pays à l'autre. C’est pourquoi, à ce jour, l’Organisation mondiale de la Santé n’est pas en mesure d’estimer une espérance de vie moyenne pour les patients atteints de la maladie d'Alzheimer qui serait valable dans le monde entier.
La maladie a été décrite pour la première fois en 1907. Que sait la recherche à propos de l'apparition de la maladie d'Alzheimer ?
Ces 20 dernières années, la recherche scientifique a révélé que la maladie commence non pas avec les premiers symptômes de perte de la mémoire chez les personnes âgées, mais vingt à trente ans plut tôt. La maladie d'Alzheimer n'est donc pas une maladie liée à l'âge. Elle se déclare généralement pendant la quarantaine, donc chez les personnes d’âge moyen. L'âge n'est pas, comme on le lit souvent, le principal facteur de risque de la maladie d'Alzheimer. L'âge est le principal facteur de risque en ce qui concerne l'apparition des symptômes. En effet, grâce à la capacité de compensation du cerveau, les fonctions cérébrales ne sont affectées que bien des années plus tard. En d’autres termes, le cerveau est déjà touché bien avant l'apparition des premiers symptômes. Il en va de même pour la maladie de Parkinson. Les premiers troubles moteurs liés à la maladie de Parkinson n'apparaissent qu'une fois que 60 à 70 % des neurones dopaminergiques concernés ont disparu.
Que faire si la maladie d'Alzheimer apparaît dès la quarantaine, mais qu'elle passe inaperçue ?
Étant donné que les personnes qui ne présentent pas de symptômes ne consultent pas de médecin, un grand nombre de personnes développent la maladie d'Alzheimer à leur insu. Le défi pour la recherche et la médecine consiste à reconnaître les stades initiaux de la maladie et à dépister plus tôt les personnes atteintes. Il est en effet possible d'influencer la maladie dès les premiers stades, principalement en adoptant un mode de vie sain. Aujourd'hui, quelque 44 millions de personnes dans le monde vivent avec la maladie d'Alzheimer et près de 150 millions de cas sont attendus d’ici à 2050. Si tout le monde suivait les mesures de prévention dont l'efficacité a été prouvée, on estime qu'un tiers des cas pourraient être évités à l'échelle mondiale, soit jusqu'à 50 millions de cas. C'est un chiffre non négligeable, notamment en termes de politique de santé. Nous devons donc sensibiliser le plus tôt possible les gens à ces facteurs liés au mode de vie.
Faut-il faire un test de dépistage de la maladie d'Alzheimer à la quarantaine ?
Actuellement, je dirais plutôt que non, étant donné qu’aucun traitement préventif n’a encore été approuvé. Mais tout le monde peut d’ores et déjà adapter son mode de vie.
Quels sont les meilleurs conseils pour un mode de vie sain ?
Adoptez un régime méditerranéen, pratiquez une activité physique régulière et réduisez l'hypertension artérielle et l'obésité. Une étude très médiatisée menée par la chercheuse californienne Rachel Whitmer a analysé une cohorte de jeunes hommes avec et sans surcharge pondérale. Trente ans plus tard, les participants présentant un indice de masse corporelle et un tour de taille nettement plus élevés présentaient un risque jusqu'à quatre fois supérieur de développer la maladie d'Alzheimer. Il faut aussi éviter la nicotine et l'alcool, faire traiter les inflammations systémiques telles que les pneumonies et éviter les traumatismes crâniens. Il est important de toujours porter un casque quand on fait du vélo.
Infobox
Quand une personne consulte un médecin pour des problèmes de mémoire, la probabilité qu'elle soit atteinte de démence est déjà élevée. Mais dans près de 20 % des cas, une cause tout à fait différente est en jeu, qui se manifeste par des troubles de la mémoire. Citons à titre d’exemple l'hydrocéphalie à pression normale due à une accumulation de liquide dans le cerveau, les maladies de la thyroïde, les changements hormonaux ou les altérations affectant les vaisseaux sanguins et l'apport de sang au cerveau. Ces changements présentent le même tableau clinique qu'une démence, mais sont curables à presque cent pour cent.
Pour établir le diagnostic, chaque patient doit passer une IRM du cerveau. Cet examen permet d'examiner avec précision la structure interne et les tissus du cerveau. Parmi les autres examens figurent une échographie Doppler et une échographie Duplex pour vérifier l'alimentation en sang du cerveau, un électroencéphalogramme pour mesurer l'activité électrique du cerveau, un examen du liquide céphalo-rachidien et une analyse sanguine pour l'examen fonctionnel d'organes tels que le cœur, le foie ou les reins dans un laboratoire de chimie clinique. En effet, des organes endommagés peuvent aussi affecter les fonctions cognitives.
Ensuite, on recherche dans le liquide céphalo-rachidien des protéines spécifiques associées aux maladies neurodégénératives. Ces protéines permettent de déterminer de quel type de démence il s'agit probablement. Selon l'expert, cet examen pourrait à l'avenir être remplacé par un nouveau type de test sanguin qui permet de détecter une altération de la protéine Tau, qui est liée à la maladie d'Alzheimer dans 98 % des cas. La maladie d'Alzheimer est donc relativement facile à diagnostiquer, même si, au début, il peut être difficile de la distinguer clairement des autres types de démences.
Revenons-en aux causes. Quel rôle les gènes jouent-ils ?
Près de cinq pour cent des cas résultent d’une hérédité familiale directe. Quand une mutation de certains gènes liés à la maladie d'Alzheimer est présente chez la mère ou le père (APP, PSEN1, PSEN2), les enfants ont 50 % de chances d'hériter du gène muté. Ceux qui en héritent développeront plus tard la maladie d'Alzheimer. De plus, près de 10 à 15 % de la population sont porteurs du gène ApoE4, qui est connu pour augmenter le risque de déclin des performances cognitives après 60 ans. Il s’agit là d’une proportion élevée de la population. Toutefois, un test génétique n'est actuellement recommandé que pour les familles dans lesquelles on constate une nette augmentation des cas à chaque génération. Cette recommandation peut changer rapidement en fonction de la disponibilité de médicaments efficaces.
Au cours des deux dernières décennies, les chercheurs ont découvert un certain nombre d'autres gènes qui ont un impact sur le risque de développer la maladie d'Alzheimer et influencent différents processus biologiques. Parmi eux, les inflammations chroniques sont les plus fréquentes. Selon l'état actuel de la recherche, la maladie d'Alzheimer résulte dans la plupart des cas de l'interaction entre le patrimoine génétique, les inflammations, les infections ainsi que le mode de vie, mais aussi les traumatismes crâniens, dus par exemple à la pratique du football ou à des chutes. Et tout un chacun a au moins la possibilité d’agir sur son mode de vie.
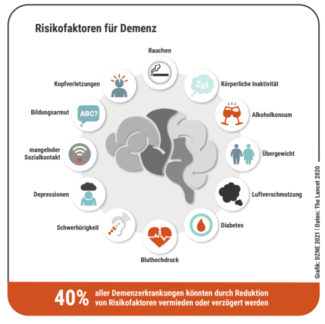
Source : Centre allemand pour les maladies neurodégénératives (DZNE)
Certaines études ont établi un lien entre les facteurs environnementaux, comme l'aluminium ou les gingivites, et le risque de développer la maladie d'Alzheimer.
Sur le plan scientifique, l'aluminium n'est pas reconnu comme un facteur de risque. Il s’agit plutôt d’une idée reçue. La parodontite est une inflammation et donc un facteur de risque. La perte auditive a également été décrite comme un facteur de risque, mais elle pourrait aussi être un symptôme ou une conséquence de la maladie.
Une fois le diagnostic établi, quel est le traitement ? Quels progrès y a-t-il eu en matière de traitements ?
Au cours des 30 dernières années, la science a exploré beaucoup d’approches différentes. L'un des points centraux consiste à changer les caractéristiques pathologiques de la maladie. Nous savons de l'étude de cerveaux de patients atteints d’Alzheimer décédés que des protéines spécifiques se déposent dans le cerveau des personnes atteintes, à savoir la protéine bêta-amyloïde et la protéine Tau. Les dépôts se forment à la fois entre les cellules nerveuses et à l'intérieur de celles-ci, et entraînent des inflammations. Ces trois facteurs contribuent à la mort des cellules nerveuses dans le cerveau. Les chercheurs essaient de dissoudre ces dépôts de protéines à l'aide de substances actives. Les traitements par anticorps constituent une nouvelle approche thérapeutique. Cette immunisation passive vise à amener le corps à éliminer lui-même les protéines nocives. Aux États-Unis, de tels médicaments sont déjà autorisés et utilisés.
Seront-ils bientôt autorisés en Europe ?
Dans l'Union européenne, la demande d'autorisation de mise sur le marché de deux médicaments à base d'anticorps a été rejetée. De même, les autorités britanniques ont récemment estimé que le traitement par anticorps était certes efficace, mais trop coûteux par rapport au bénéfice observé, et ont rejeté la demande. L’autorisation de mise sous le marché pour un troisième médicament à base d'anticorps est en cours d'analyse – il sera intéressant de suivre de près les résultats et les réactions aux États-Unis et en Europe.
Le traitement par anticorps constitue-t-il une avancée décisive ?
Non, selon moi, les médicaments à base d'anticorps ne permettront pas de changer la donne. Ils ne contribuent pas à arrêter et guérir la maladie, ils retardent simplement la progression d'une pathologie donnée et les troubles cognitifs. Il convient néanmoins de comparer de manière équitable cette nouvelle approche thérapeutique à l'arrivée de nouveaux traitements pour d'autres pathologies. Si nous disposions de médicaments tout aussi efficaces, par exemple contre la sclérose latérale amyotrophique (SLA) ou des types de tumeurs graves, nous serions ravis. Les premières chimiothérapies pour les personnes atteintes de cancer dans les années 1960 provoquaient aussi d’importants effets secondaires, et étaient dangereuses et coûteuses. Mais la recherche scientifique en a tiré les leçons et, grâce à ces expériences, il est aujourd’hui possible de guérir complètement certaines tumeurs.
Nous en sommes également aux balbutiements des traitements par anticorps. Il faut donner à la médecine la possibilité de faire ce premier pas. Un jour, nous serons en mesure de combiner différents traitements et d’obtenir de meilleurs résultats. Les traitements pour la démence semblent toutefois faire l'objet d'une évaluation plus stricte. J'ai pris position avec des collègues sur le traitement par anticorps et notre publication paraîtra bientôt dans la revue scientifique The Lancet.
Vous attendez-vous à ce que la recherche fasse bientôt une percée ?
Des percées majeures ont déjà été annoncées à de multiples reprises par le passé, ce qui me pousse à anticiper plutôt une progression continue des connaissances et des options thérapeutiques dans les années à venir. Outre des traitements efficaces, nous allons devoir continuer à développer des biomarqueurs qui nous indiqueront quel traitement est particulièrement important et adapté à quel moment.
Avec quels médicaments les patients en Europe sont-ils traités aujourd'hui ?
Il existe en Europe des médicaments symptomatiques autorisés très efficaces. Ils n'agissent donc pas sur les causes de la maladie, mais en atténuent les symptômes. Ils contribuent d’une part à augmenter la présence d'un neurotransmetteur important et à bloquer d'autre part l'effet toxique de certains récepteurs excessivement stimulés. Quand ils sont utilisés et combinés à bon escient, ces médicaments peuvent agir jusqu'à trois ans, atténuer considérablement les symptômes et retarder l'évolution de la maladie. C'est une grande avancée pour les personnes concernées. Elles présentent moins de troubles fonctionnels, confondent moins souvent les choses et sont en mesure de mieux s’orienter. Malheureusement, beaucoup de patients ne sont pas traités de manière adéquate, car de nombreux médecins partent du principe qu’il n’existe de toute façon aucun traitement contre la maladie d'Alzheimer. Pourtant, c’est faux.
D'autres approches thérapeutiques prometteuses reposent sur des anticorps dirigés contre les protéines Tau ainsi que sur des thérapies anti-inflammatoires. Le Luxembourg Centre for Systems Biomedicine participe également à ces travaux de recherche.
Quels sont les principaux axes de recherche sur la maladie d'Alzheimer au LCSB ?
Notre groupe de recherche se consacre principalement à l'étude de la composante inflammatoire des maladies neurodégénératives. Une étude récente menée en collaboration avec des chercheurs de l'Hôpital universitaire de Bonn, de même que des scientifiques français, hongrois et allemands se concentre sur les cellules dites microgliales du cerveau. Elles font partie intégrante du système immunitaire du cerveau et y font en quelque sorte office de service de nettoyage. L'étude montre que les cellules microgliales établissent des connexions avec les neurones par l’intermédiaire de « nanotubes à effet tunnel ». Elles utilisent cette connexion pour éliminer les protéines toxiques qui peuvent s'accumuler dans les neurones, assurant ainsi la survie de la cellule nerveuse.
Nos résultats suggèrent que ce mécanisme joue un rôle essentiel dans la lutte contre la neurodégénérescence. La prochaine étape consisterait à développer des médicaments qui renforcent la microglie, limitent l'inflammation et renforcent ainsi les effets positifs.
Une autre voie de recherche porte sur l'examen des facteurs environnementaux comme la pollution atmosphérique. Une de nos études récentes qui s’appuie sur des données provenant des Pays-Bas montre que la pollution atmosphérique augmente le risque de développer la maladie d’Alzheimer, même à des niveaux d'exposition relativement faibles. Ce constat est inquiétant.
Dans quelle mesure la recherche luxembourgeoise profite-t-elle aux patients qui vivent au Luxembourg ?
Nos recherches permettent d’attirer l'attention sur l'importance de se préoccuper des patients atteints de maladies neurodégénératives. Il est essentiel de poser un diagnostic qui exclut d'autres troubles de la mémoire pouvant être traités. Les patients doivent aussi avoir accès à toutes les thérapies qui sont déjà disponibles à ce jour. Les médicaments doivent être prescrits par un neurologue et les patients doivent être suivis par une unité de consultation pour la mémoire qui dispose d’une grande expérience et est spécialisée dans les troubles de la démence. Nous essayons actuellement de mettre en place une telle unité de recherche en collaboration avec les cliniciens.
La participation à des études peut aussi aider certains patients à se sentir moins démunis. Et de manière générale, nos activités scientifiques et nos publications suscitent bien entendu un intérêt accru à l'étranger pour les travaux de recherche que nous menons ici au Luxembourg. Cela profitera en fin de compte à tous les patients.
Et quelle place occupe la recherche sur la maladie d'Alzheimer menée au Luxembourg sur le plan international ?
Sur le plan qualitatif, certaines équipes de recherche luxembourgeoises se situent au même niveau que les chercheurs du monde entier. Mais le Luxembourg est petit et les instituts de recherche ici ne disposent que d'une fraction des financements et des chercheurs dont bénéficient les grandes institutions de recherche dans le monde contre lesquelles nous nous mesurons sur le plan scientifique. De plus, la recherche en neurobiologie est coûteuse et les charges salariales au Luxembourg sont élevées. Il est donc indispensable de fixer des priorités claires. C'est pourquoi, au LCSB, nous nous attachons essentiellement à étudier les maladies de Parkinson et d'Alzheimer. Nous souhaitons en outre renforcer la collaboration entre nos différentes disciplines, telles que la bio-informatique et la recherche translationnelle, afin de mettre à profit les synergies. Au Luxembourg, nous devons tout simplement travailler plus dur sur le long terme que nos concurrents scientifiques. La détermination est un facteur à ne pas sous-estimer.
Auteure : Britta Schlüter
Édition : Jean-Paul Bertemes (FNR)
Traduction : Nadia Taouil (t9n.lu)
Infobox
L'Association Luxembourg Alzheimer (ala) est un réseau d'aide et de soins spécialisé dans la prise en charge des personnes atteintes de démence. Depuis sa création en 1987, l'ala s'engage à l'échelle nationale et internationale pour défendre les intérêts des personnes souffrant de démence et de leurs proches. L’association gère des services de conseil, dont des services psychologiques et thérapeutiques, des groupes d'entraide, des centres de jour ainsi qu'un centre d'hébergement et de soins.
Contact : https://ala.lu/de/
Ligne d’assistance : Tel. 26 432 432