
(C) Freepik
Le constat luxembourgeois
Au Luxembourg, 90 nouvelles personnes ont été infectées par le VIH – virus de l’immunodéficience humaine - en 2018. Un chiffre en baisse depuis l’année dernière d’après le rapport du comité de surveillance du SIDA, des hépatites infectieuses et des maladies sexuellement transmissibles. Mais, qu’est-ce que le VIH et que provoque-t-il dans notre corps ? Comment le dépister et quels traitements existent en cas d’infection ?
Comment le VIH infecte-t-il notre organisme ?
Tromper les vigiles d’entrée de la cellule
Comme tout autre virus, le VIH est dépendant de cellules hôtes pour pouvoir se multiplier. Plus précisément, il a besoin de cellules d’êtres-humains ou de singes. Pour entrer dans une cellule, le VIH nécessite, en quelque sorte, de valider son ticket d’entrée auprès de vigiles. Pour ce faire, il présente des protéines de sa surface à d’autres protéines, des récepteurs CD4 positionnés sur la cellule hôte. Cependant, ces récepteurs et leurs acolytes les corécepteurs sont souvent leurrés. Un problème important en sachant que ces récepteurs sont notamment présents au niveau des cellules qui coordonnent notre système immunitaire, les lymphocytes T.
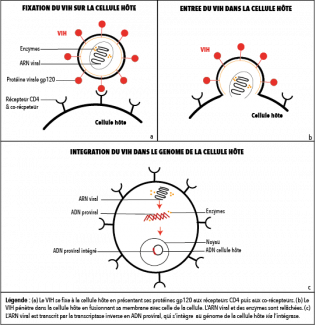
Poser bagages dans le génome de la cellule
Issu de la famille des rétrovirus, le VIH possède un génome - ou carte d’identité interne – composé d’ARN (acide ribonucléique) et non d’ADN (acide désoxyribonucléique) comme chez les être-humains. L’ARN est une molécule présente chez la plupart des êtres-vivants. Elle sert notamment d’intermédiaire pour fabriquer des protéines. Pour pouvoir être lu et compris, le VIH utilise des enzymes spécifiques (transcriptase inverse) qui agissent en catalyseurs pour transcrire son ARN en ADN. Il est alors en mesure de s’insérer dans le génome des cellules hôtes grâce à l’enzyme intégrase et de l’utiliser comme outil pour produire de nouvelles particules virales. De part cette étape, le VIH va induire la destruction de la cellule hôte.
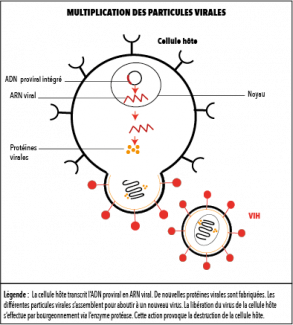
Cependant, les cellules peuvent rester infectées pendant plusieurs années tant que le virus reste en latence. « A l’inverse de la plupart des virus, le VIH fait partie des virus qui parasitent une cellule hôte et n’en sortent que pour aller en parasiter une autre. », explique Dr. Arendt, médecin infectiologue au Centre des Maladies Infectieuses du Centre Hospitalier du Luxembourg, membre du comité de surveillance du SIDA et membre du conseil supérieur des maladies infectieuses.
Les modes de transmission
Le VIH peut être transmis lors de rapports sexuels (vaginal, anal et oro-génital) non protégés par un préservatif. De même, une personne peut être infectée par le VIH en cas de contact important avec du sang contaminé lors de partages de matériel d’injection. Enfin, une transmission du virus est possible de la mère à l’enfant en l’absence de traitement.
Comment diagnostiquer le VIH ?
Seul un test du VIH peut établir un diagnostic de manière fiable. Pour ce faire, un prélèvement sanguin est effectué afin de rechercher des anticorps anti-VIH. Ces agents de protection naturels sont produits en réaction à l’infection par le VIH environ 2 à 4 semaines après par notre corps. Il existe aussi un test rapide d’orientation diagnostique (TROD). Il donne des résultats en un temps très court, mais n’est fiable à 100% qu’au moins 12 semaines après la situation à risque. Le gouvernement a annoncé la future mise à disposition d’un test d’auto-dépistage du VIH sur le même principe que le TROD. Vous pouvez retrouver le guide détaillé ici.
Le point entre VIH et SIDA
Le VIH est un virus qui affaiblit notre immunité. Il vient plus particulièrement infecter et détruire des cellules nommées lymphocytes T (CD4+) faisant partie intégrante du système immunitaire. Le SIDA ou Syndrome de l’Immunodéficience Acquise correspond à un stade où le VIH s’est tant propagé dans notre corps que notre système immunitaire ne peut plus lutter efficacement contre les infections. « Dans la classification du CDC (Centers for Disease Control and Prevention), reprise par les pays européens, il y a 3 stades : A pour asymptomatique, B pour les symptômes mineurs qui en général ne posent pas de risque vital, et C pour le stade sida, où les complications infectieuses sont plus graves et potentiellement mortelles si elles ne sont pas traitées. », développe Dr. Arendt.
Comment fonctionnent les traitements actuels ?
Des traitements antirétroviraux efficaces existent pour bloquer le VIH. Ces derniers sont généralement des associations de molécules, qui disposent chacune d’un mode d’action propre. « Classiquement, on faisait des trithérapies, c’est-à-dire une association de trois molécules aux modes d’action complémentaires, parce qu’on n’avait pas de molécules assez efficaces. Actuellement, on peut réussir à bloquer la réplication virale par des bithérapies. », détaille Dr. Arendt.
A l’heure actuelle, il existe une demi-douzaine de molécules qui vont venir bloquer soit l’entrée, soit la capacité du virus à s’insérer et s’intégrer dans l’ADN cellulaire soit la production de nouvelles particules virales. A titre d’exemple, les inhibiteurs des enzymes transcriptase inverse et intégrase sont des molécules qui empêchent l’installation du VIH dans l’ADN de la cellule.
Pourquoi est-il compliqué d’éliminer ce virus ?
« Le problème majeur est qu’il faudrait réussir à éliminer le VIH des cellules porteuses sans détruire les cellules avec. » explique Dr. Arendt. De plus,« Le VIH a un système de réplication qui n’est pas si efficace et fait des erreurs de transcription. », ajoute Dr. Arendt. Ces erreurs peuvent, dans de rares cas, être à l’avantage du VIH. Une erreur de transcription va engendrer une mutation, c’est-à-dire une modification du génome, pouvant conduire à plusieurs problèmes : la non reconnaissance du VIH par le système immunitaire ou le développement d’une résistance du VIH face aux médicaments auxquels il échappe.
Du fait de ces mutations inopinées du VIH, il est extrêmement compliqué, voire impossible, de mettre au point un vaccin spécifique. En effet, le principe de la vaccination est d’injecter une version inoffensive ou purifiée de l’agent infectieux - après diverses manipulations du virus en laboratoire - pour stimuler une réponse de notre système immunitaire. Ce dernier produit ainsi des cellules sur mesure pour lutter contre ce type d’intrus, et garde en mémoire le modèle en cas de nouvelle intrusion.
Quelles sont les recherches luxembourgeoises menées ?
Une surveillance et caractérisation des modes de contamination au Luxembourg
Dans le cadre d’une étude menée par le comité de surveillance du SIDA, une hausse du nombre d’individus infectés par le VIH chez les usagers de drogues est apparue à partir de 2013. Grâce à une enquête épidémiologique, des chercheurs du LIH et cliniciens du CHL ont pu rendre compte d’un changement du mode de consommation, avec notamment une concentration plus importante autour de la salle de consommation du centre-ville. « En croisant ces données avec l’observatoire des drogues au Luxembourg, on a pu documenter ce changement de consommation et démontrer que le fait de consommer de la cocaïne, en plus de l’héroïne, quasi triplait leur risque. Il n’y a pas forcément causalité, mais il y a une association statistique entre la consommation de cocaïne et la contamination par le VIH. », détaille le Dr. Arendt.
En parallèle, une étude phylogénétique a pu mettre en évidence que l’origine de cette recrudescence provenait d’un cluster précis chez les usagers de drogues au centre-ville. « Quand on a un rassemblement sur une même branche de l’arbre en phylogénétique, on ne peut pas dire qui a infecté qui, mais on peut dire qu’ils font partie d’un groupe partageant le même virus », explique Dr. Arendt.
Tester et développer des molécules pour lutter contre le VIH
Au Luxembourg Institute of Health (LIH), des chercheurs cultivent des lignées cellulaires in vitro et développent un modèle d'infection in vivo chez la souris afin de tester l’efficacité de molécules en phase de développement dans le monde pharmaceutique ou académique. « Cela permet d’évaluer l'activité anti-VIH d'un candidat potentiel avant un essai clinique. », explique Dr. Servais, ingénieur de recherche au LIH.
D’autres recherches sont menées dans l’espoir de développer des molécules thérapeutiques multimériques – un complexe de molécules simples - et multifonctionnelles. « L’objectif de ces molécules est de cibler d'une part les cellules infectées par le VIH, et d'autre part de stimuler le système immunitaire contre ces dernières pour, in fine, éliminer les réservoirs du virus latent cachés dans ces cellules. », détaille Dr. Servais.
Photo : (C) Freepik - Hand photo created by jannoon028
Illustrations : (C) Constance Lausecker
Auteur : Constance Lausecker






