shotshop.com/FNR
Le SARS-CoV-2 a-t-il éradiqué les virus de la grippe ?
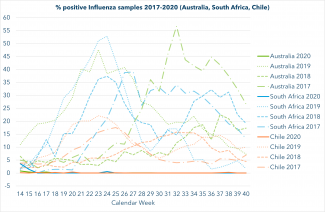
Certains indices laissent supposer que dans l'hémisphère sud, la saison grippale de 2020 a été moins virulente que les autres années. Pourquoi ? L'hypothèse la plus évidente est que les mesures strictes de protection contre le SARS-CoV-2 ont également un effet sur les infections dues aux virus de la grippe, qui provoquent chaque hiver des épidémies de grippe saisonnière en Europe. Mais cela signifie-t-il qu’il n’y aura pas de saison grippale 2020/2021 au Luxembourg ? Faut-il tout de même se faire vacciner contre la grippe ? Et la pandémie va-t-elle peut-être même éradiquer complètement les virus ? Voici des éléments de réponse à ces questions.
Conclusion
À l'heure actuelle, rien ne prouve que le SARS-CoV-2 ou les mesures d'hygiène strictes adoptées à l’échelon mondial aient enrayé les virus de la grippe. Et il est aussi peu probable qu’on éradique complètement les virus de la grippe. Le fait que la saison grippale 2019/2020 a été clémente dans de nombreuses régions indique que les virus de la grippe ont été fortement contenus. Toutefois, d'autres causes, telles que la saturation des systèmes de soins de santé et les conséquences sur le système de surveillance de la grippe qui en résultent pourraient également jouer un rôle à cet égard.
Les experts continuent donc de considérer qu’il est utile de se faire vacciner. Il convient d'examiner de plus près les interactions entre les différents virus et d’évaluer si le vaccin contre la grippe offre réellement une protection contre une infection au coronavirus. Il reste à voir comment la saison grippale 2020/2021 se déroulera dans l'hémisphère nord.
Auteurs : scienceRELATIONS/Kai Dürfeld, Michèle Weber (FNR)
Rédaction : Jean-Paul Bertemes (FNR), Michèle Weber (FNR)
Illustrations : LNS, FNR, OCDE
Infobox
- Virus qui survivent dans le permafrost : Marilyn J. Roossinck, Viren!, Springer-Verlag, 2018, p. 214
- Karl Wurm, A. M. Walter : Infektionskrankheiten. Dans : Ludwig Heilmeyer (éd.) : Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2e édition ebenda 1961, pp. 9-223, ici : p. 209 f.
- Éradication de la peste bovine : Marilyn J. Roossinck, Viren!, Springer-Verlag, 2018, p. 126
- SARS : Marilyn J. Roossinck, Viren!, Springer-Verlag, 2018, p. 84
- SARS-CoV-1 vs. SARS-CoV-2 : https://theconversation.com/the-original-sars-virus-disappeared-heres-why-coronavirus-wont-do-the-same-13817